概述
室间隔缺损(ventricular septal defect,VSD)是小儿先心病中最常见的类型之一,大型VSD在婴幼儿期,甚至新生儿期即引起严重的症状。
病因
心脏胚胎发育的关键时期是在妊娠的第2~8周,先天性心血管畸形也主要发生于此阶段。先天性心脏病的发生有多方面的原因,大致分为内在的和外部的2类,其中以后者多见。内在因素主要与遗传有关,特别是染色体易位和畸变,例如21-三体综合征、13-三体综合征、14-三体综合征、15-三体综合征和18-三体综合征等,常合并先天性心血管畸形;此外,先天性心脏病患者子女的心血管畸形的发生率比预计发病率明显的多。外部因素中较重要的有宫内感染,尤其是病毒感染,如风疹、腮腺炎、流行性感冒及柯萨奇病毒等;其他如妊娠期接触大剂量射线、使用某些药物、患代谢性疾病或慢性病、缺氧、母亲高龄(接近更年期)等,均有造成先天性心脏病的...[详细]
发病机制
1.缺损与分流 室间隔缺损的病理类型根据胚胎发育情况可分为膜部缺损、漏斗部缺损和肌部缺损三大类型,其中以膜部缺损最常见,肌部缺损最少见。膜部缺损又分为单纯膜部缺损、嵴下型缺损和隔瓣下型缺损;漏斗部缺损又分为干下型和嵴内型缺损。 当室间隔有缺损时,有一部分血流通过缺损从左心室进入右心室,产生左向右分流。分流量的大小和方向取决于缺损的大小和两心室间的压力差。小的室间隔缺损左向右分流量小,不易发生肺动脉高压,临床上可以长期无症状;中等和较大的室间隔缺损产生大量的左向右分流,肺血管阻力轻度增高,右心负荷增大,临床上可有中等程度的症状;巨大室间隔缺损左向右分流量大,较快形成重度肺动脉高压,右...[详细]
临床表现
1.小型缺损 患儿无症状,通常是在体格检查时意外发现心脏杂音。小儿生长发育正常,面色红润,反应灵活。胸壁无畸形,左心室大小正常,外周血管搏动无异常。主要体征为:胸骨左下缘有一响亮的收缩期杂音,常伴有震颤,杂音多为全收缩期;如系动脉下缺损,杂音和震颤则局限于胸骨左上缘。对于小的肌部缺损,杂音特征为胸骨左下缘短促高亢的收缩期杂音,由于心肌收缩时肌小梁间的孔洞缩小或密闭,杂音于收缩中期终止。心脏杂音的强弱与室间隔缺损的大小无直接关系。 2.中型至大型缺损 患儿常在生后1~2个月肺循环阻力下降时出现临床表现。由于肺循环流量大产生肺水肿,肺静脉压力增高,肺顺应性下降,出现吮乳困难,喂养时...[详细]
并发症
室间隔缺损的常见并发症是亚急性感染性心内膜炎。个别病例可伴有先天性房室传导阻滞、脑脓肿、脑栓塞等。病程后期多并发心力衰竭。如选择适当时机手术,则预后良好。
实验室检查
一般情况下常规检查正常,如合并肺部感染、心内膜炎则出现感染血缘、血沉增快、贫血、血培养阳性等。
其他辅助检查
1.X线胸片 小型室缺小儿X线胸片常完全正常。有大型缺损、分流量大、左心室超容的小儿,胸片表现为心影向左下扩大、左心房扩大、肺野淤血;如出现肺动脉高压,肺动脉干突出,右室肥厚,心尖上翘。若系双动脉下型缺损,由于大量快速分流的血流直接撞击肺动脉,肺动脉干也突出。 肺血管疾病的特征表现为肺动脉干及其主支很粗,但周围血管影不粗甚至变细。而因肺循环阻力很高,左向右分流量减少,所以心影可正常。 2.心电图 缺损小的儿童心电图类似完全正常。大型缺损儿童可出现左室肥厚表现:Ⅱ、Ⅲ、avF、V5、V6深Q波,R波高大,T波高尖;左心房大,P波变宽。流入部室间隔缺损可出现电轴左偏。有肺动...[详细]
诊断
胸骨左缘第三、四肋间有响亮而粗糙的收缩期杂音,X线与心电图检查有左心室增大等改变,结合无发绀等临床表现,首先应当疑及本病。一般二维和彩色多普勒超声可明确诊断。
治疗
1.药物治疗 小型缺损者无须治疗。然而,在进行可能导致短暂菌血症如牙科或其他创伤性治疗以前,为避免细菌性心内膜炎的发生,需事先用抗生素预防。 有中至大型左向右分流,产生心力衰竭的婴儿,当可能出现缺损部分或完全自然关闭时,也可最初以药物治疗: (1)利尿药:降低心脏负荷和体循环静脉的充血状况。螺内酯(安体舒通)有保钾作用。同时使用呋塞米和螺内酯(安体舒通),无须额外补钾。 (2)地高辛:但在小婴儿最初出现负荷加重时一般不用。 (3)血管扩张药:如依那普利和卡托普利能有效降低体循环的超负荷状况。在长期使用这些药的过程中,应定期检测血电解质、地高辛水平、肾功...[详细]
预后
小型缺损预后良好,自然关闭率高达75%~80%,大多在5岁内关闭。但小儿有患感染性心内膜炎的可能。大约10%~15%婴儿会发展为充血性心衰,需要药物或手术治疗;早期伴有肺动脉高压的小儿,1岁时可产生肺血管疾病,那些出生后肺血管阻力未降的儿童,青紫可为首发症状;艾森门格综合征的病人,多可活到40岁以上,其死因包括咯血、心力衰竭、感染性心内膜炎、脑脓肿、血栓栓塞、妊娠及心律失常引起的猝死。 大多手术病人的远期疗效良好,少数出现心脏完全性传导阻滞,需要安置起搏器。至于一过性的术后心脏传导阻滞也可发生晚期猝死。同样,术后心室异位也易引起心室心律失常导致猝死。可常见小的残余分流,通常这些残余...[详细]
预防
先心病的发生是多种因素的综合结果,为预防先心病的发生,应开展科普知识的宣传和教育,对适龄人群进行重点监测,充分发挥医务人员和孕妇及其家属的作用。 1.戒除不良生活习惯,包括孕妇本人及其配偶,如嗜烟、酗酒等。 2.孕前积极治疗影响胎儿发育的疾病,如糖尿病、红斑狼疮、贫血等。 3.积极做好产前检查工作,预防感冒,应尽量避免使用已经证实有致畸胎作用的药物,避免接触有毒、有害物质。 4.对高龄产妇、有先心病家族史、夫妇一方有严重疾病或缺陷者,应重点监测。

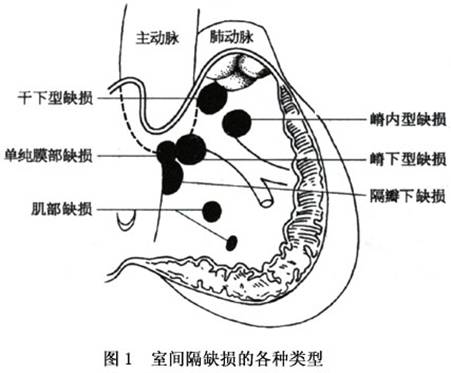 (1)Ⅰ型:为室上嵴上方缺损。缺损位于右心室流出道,室上嵴的上方和主、肺动脉瓣的直下方。主、肺动脉瓣的纤维是缺损的部分边缘。少数合并主、肺动脉瓣关闭不全。据国内分析,此型约占15%。 (2)Ⅱ型:为室上嵴下方缺损。缺损位于主动脉瓣环直下或室上嵴的后下方。三尖瓣隔瓣叶只接近缺损后缘,而不能完全遮盖缺损,此型最多见,约占60%。 (3)Ⅲ型:为隔瓣后缺损。缺损位于右心室流入道,室间隔的最深处。三尖瓣隔瓣叶覆盖缺损,手术时易被忽略。此型约占21%。 (4)Ⅳ型:是肌部缺损,多为心尖附近肌小梁间的缺损。有时为多发性。由于在收缩期室间隔心肌收缩,使缺损缩小。所以左向右分流较小,对心功能的影响较小。此型较少,仅占3%。 (5)V型:为室间隔完全缺如,又称单心室。接受二尖瓣和三尖瓣口或共同房室瓣口流入的血液入共同心室腔内,再由此注入主、肺动脉内。 室间隔缺损的直径多在0.1~3.0cm。通常膜部缺损较大,而肌部缺损较小,称Roger病。如缺损直径<0.5cm,左向右的分流量很小,多无临床症状。缺损呈圆形或椭圆形。缺损边缘和右心室面向缺损的心内膜可因血流冲击而增厚,容易引起感染性心内膜炎。心脏增大多不显著,缺损小者以右心室增大为主,缺损大者左心室较右心室增大显著。 3.病理生理 由于左心室压力高于右心室,因此室间隔缺损时产生左向右分流。按室间隔缺损的大小和分流的多少,一般可分为4类: (1)轻型病例:左至右分流量小,肺动脉压正常。 (2)缺损为0.5~1.0cm大小:有中等量的左向右分流,右心室及肺动脉压力有一定程度增高。 (3)缺损>1.5cm:左至右分流量大,肺循环阻力增高,右心室与肺动脉压力明显增高。 (4)巨大缺损伴显著肺动脉高压:肺动脉压等于或高于体循环压,出现双向分流或右向左分流,从而引起发绀,形成艾森曼格综合征。 Keith按室间隔缺损的血流动力学变化,分为:①低流低阻;②高流低阻;③高流轻度高阻;④高流高阻;⑤低流高阻;⑥高阻反向流。这些分类对考虑手术与估计预后有一定的意义。
(1)Ⅰ型:为室上嵴上方缺损。缺损位于右心室流出道,室上嵴的上方和主、肺动脉瓣的直下方。主、肺动脉瓣的纤维是缺损的部分边缘。少数合并主、肺动脉瓣关闭不全。据国内分析,此型约占15%。 (2)Ⅱ型:为室上嵴下方缺损。缺损位于主动脉瓣环直下或室上嵴的后下方。三尖瓣隔瓣叶只接近缺损后缘,而不能完全遮盖缺损,此型最多见,约占60%。 (3)Ⅲ型:为隔瓣后缺损。缺损位于右心室流入道,室间隔的最深处。三尖瓣隔瓣叶覆盖缺损,手术时易被忽略。此型约占21%。 (4)Ⅳ型:是肌部缺损,多为心尖附近肌小梁间的缺损。有时为多发性。由于在收缩期室间隔心肌收缩,使缺损缩小。所以左向右分流较小,对心功能的影响较小。此型较少,仅占3%。 (5)V型:为室间隔完全缺如,又称单心室。接受二尖瓣和三尖瓣口或共同房室瓣口流入的血液入共同心室腔内,再由此注入主、肺动脉内。 室间隔缺损的直径多在0.1~3.0cm。通常膜部缺损较大,而肌部缺损较小,称Roger病。如缺损直径<0.5cm,左向右的分流量很小,多无临床症状。缺损呈圆形或椭圆形。缺损边缘和右心室面向缺损的心内膜可因血流冲击而增厚,容易引起感染性心内膜炎。心脏增大多不显著,缺损小者以右心室增大为主,缺损大者左心室较右心室增大显著。 3.病理生理 由于左心室压力高于右心室,因此室间隔缺损时产生左向右分流。按室间隔缺损的大小和分流的多少,一般可分为4类: (1)轻型病例:左至右分流量小,肺动脉压正常。 (2)缺损为0.5~1.0cm大小:有中等量的左向右分流,右心室及肺动脉压力有一定程度增高。 (3)缺损>1.5cm:左至右分流量大,肺循环阻力增高,右心室与肺动脉压力明显增高。 (4)巨大缺损伴显著肺动脉高压:肺动脉压等于或高于体循环压,出现双向分流或右向左分流,从而引起发绀,形成艾森曼格综合征。 Keith按室间隔缺损的血流动力学变化,分为:①低流低阻;②高流低阻;③高流轻度高阻;④高流高阻;⑤低流高阻;⑥高阻反向流。这些分类对考虑手术与估计预后有一定的意义。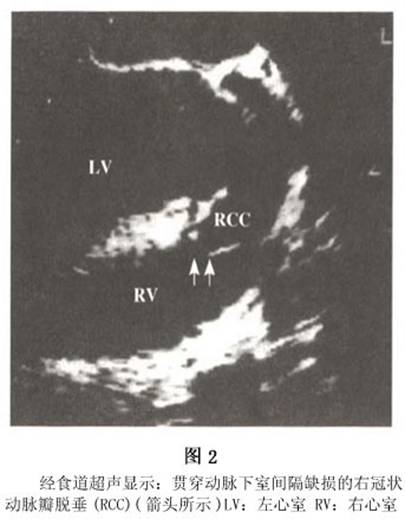 通过无创的Doppler超声,运用Bcrnoulli校正公式可估计肺动脉压力。心室间的压力阶差可由通过缺损处血流速度推算。收缩期肺动脉压力通过测收缩期体循环压力及心室间压力阶差后计算得出(假设无右心室流出道梗阻)。同样,左房、左室的方位为左向右分流的大小提供了足够的信息。 4.心导管 目前,由于超声心动图能提供足够的解剖学及血流动力学方面的信息,故诊断性的心导管检查一般很少用。但是,当存在中等大小的左向右分流时,仍然需通过心导管检查明确室间隔缺损的大小,以选择具体的手术方案。对怀疑可能有肺血管疾病的小儿,可行心导管检查明确肺血管病变的可逆程度。若测得的优势氧饱和度高于正常,即说明在心室水平存在左向右分流,通过Fick原理,可计算出分流量。当缺损呈中至大型,肺动脉压力可以升高,对于那些肺血管阻力过大而不能手术者,可通过吸入100%氧及NO气体,经心导管估计肺血管阻力下降程度。但是,对于不同病人是否都能通过这一途径明确手术指征,这一点尚不明确。同样,虽然肺活体组织检查也可了解肺血管病变程度,但一旦取样不当仍可造成误诊。 左心导管可测得心室缺损的数量、大小、位置。位于中部和心尖部的室间隔膜周部及肌部缺损可通过长轴斜径或四腔位显示,而动脉下缺损和前室间隔肌部缺损可通过右前斜径显像。对于需行导管闭合术的病人,一个清晰的血管造影定位尤其重要。升主动脉造影术用来估计伴发的主动脉瓣脱垂及主动脉反流的程度(图3)。右心室造影术可显示肺动脉漏斗部的狭窄程度。
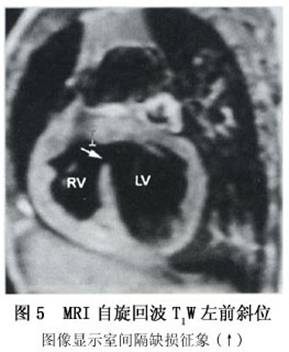
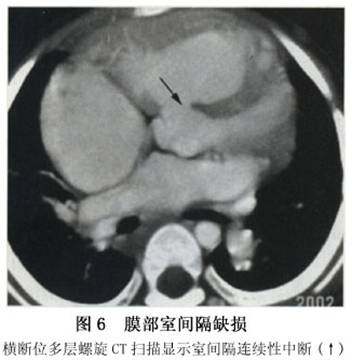
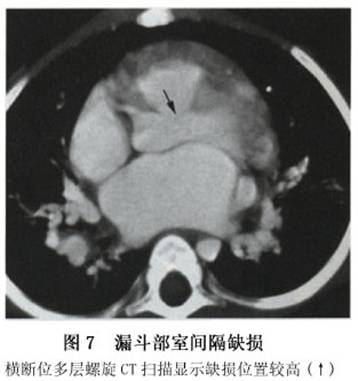
通过无创的Doppler超声,运用Bcrnoulli校正公式可估计肺动脉压力。心室间的压力阶差可由通过缺损处血流速度推算。收缩期肺动脉压力通过测收缩期体循环压力及心室间压力阶差后计算得出(假设无右心室流出道梗阻)。同样,左房、左室的方位为左向右分流的大小提供了足够的信息。 4.心导管 目前,由于超声心动图能提供足够的解剖学及血流动力学方面的信息,故诊断性的心导管检查一般很少用。但是,当存在中等大小的左向右分流时,仍然需通过心导管检查明确室间隔缺损的大小,以选择具体的手术方案。对怀疑可能有肺血管疾病的小儿,可行心导管检查明确肺血管病变的可逆程度。若测得的优势氧饱和度高于正常,即说明在心室水平存在左向右分流,通过Fick原理,可计算出分流量。当缺损呈中至大型,肺动脉压力可以升高,对于那些肺血管阻力过大而不能手术者,可通过吸入100%氧及NO气体,经心导管估计肺血管阻力下降程度。但是,对于不同病人是否都能通过这一途径明确手术指征,这一点尚不明确。同样,虽然肺活体组织检查也可了解肺血管病变程度,但一旦取样不当仍可造成误诊。 左心导管可测得心室缺损的数量、大小、位置。位于中部和心尖部的室间隔膜周部及肌部缺损可通过长轴斜径或四腔位显示,而动脉下缺损和前室间隔肌部缺损可通过右前斜径显像。对于需行导管闭合术的病人,一个清晰的血管造影定位尤其重要。升主动脉造影术用来估计伴发的主动脉瓣脱垂及主动脉反流的程度(图3)。右心室造影术可显示肺动脉漏斗部的狭窄程度。 5.CT和MRI 单纯的室间隔缺损一般也不需要作CT和MRI检查。CT和MRI检查通过观察室间隔连续性是否中断来判断有无室间隔缺损,为避免假阳性,通常以在两个不同的扫描角度观察到室间隔连续性中断为MRI诊断室间隔缺损的依据,观察缺损断端是否比较圆钝也对避免假阳性有一定的帮助。CT检查必须注射造影剂。MRI检查一般以自旋回波T1W图像为主来观察室间隔连续性是否中断(图4,5),若同时在梯度回波电影序列上发现有异常的分流血流存在,则是诊断室间隔缺损可靠的依据,梯度回波电影序列还可用来观察有无伴随的主动脉瓣关闭不全等。CT和MRI检查对于发现肌部的小缺损还是比较敏感的,其中多层螺旋CT的空间分辨力更高一些(图6,7)。造影增强磁共振血管成像序列对室间隔缺损诊断帮助不大。除了室间隔连续性中断的直接征象外,CT和MRI检查还可清楚地显示左心房增大、左心室增大、右心室增大、肺动脉扩张等室间隔缺损的间接征象。
5.CT和MRI 单纯的室间隔缺损一般也不需要作CT和MRI检查。CT和MRI检查通过观察室间隔连续性是否中断来判断有无室间隔缺损,为避免假阳性,通常以在两个不同的扫描角度观察到室间隔连续性中断为MRI诊断室间隔缺损的依据,观察缺损断端是否比较圆钝也对避免假阳性有一定的帮助。CT检查必须注射造影剂。MRI检查一般以自旋回波T1W图像为主来观察室间隔连续性是否中断(图4,5),若同时在梯度回波电影序列上发现有异常的分流血流存在,则是诊断室间隔缺损可靠的依据,梯度回波电影序列还可用来观察有无伴随的主动脉瓣关闭不全等。CT和MRI检查对于发现肌部的小缺损还是比较敏感的,其中多层螺旋CT的空间分辨力更高一些(图6,7)。造影增强磁共振血管成像序列对室间隔缺损诊断帮助不大。除了室间隔连续性中断的直接征象外,CT和MRI检查还可清楚地显示左心房增大、左心室增大、右心室增大、肺动脉扩张等室间隔缺损的间接征象。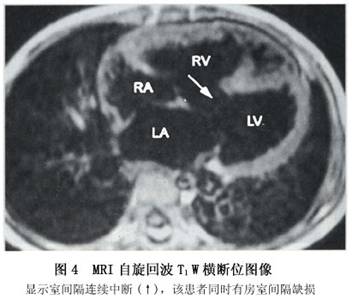
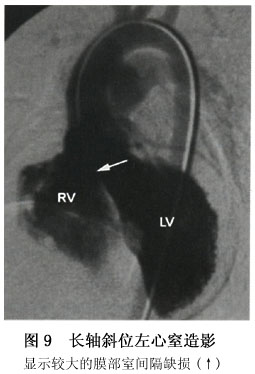
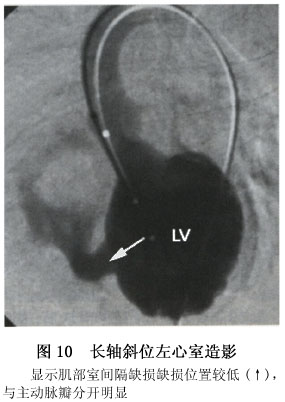
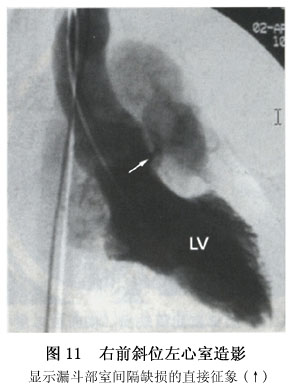
 6.心血管造影 室间隔缺损的心血管造影常从长轴斜位左室造影开始。选择猪尾巴左心造影导管,导管头端位置位于左室心尖部,造影剂为欧米帕克350,一般用1.5ml/kg,小婴儿大分流量室间隔缺损造影剂用量可增至1.8~2.0ml/kg。长轴斜位位投照时,X线与前部室间隔相切,对最常见的室间隔缺损、膜部缺损及小梁区肌部缺损显示最好(图8,9,10)。长轴斜位左室造影也可显示位于流入道的肌部缺损。但肝锁位左室造影对流入道肌部缺损的直接征象显示更好,因室间隔呈弧形走向,前部室间隔在左斜60°~70°时与X线相切,而后部室间隔在左斜40°~45°时与X线相切,流入道肌部缺损位置偏后,故于肝锁位显示较好,流入道肌部缺损一般不会太小。左室向右房分流也以肝锁位左室造影显示最好,因肝锁位投照向头成角角度较大,右房投影向头端,与右室重叠较少,左室造影时可显示造影剂先进入右房,然后才进入右心室,该体位也可显示并存的膜部室隔瘤。多发性室间隔缺损也以长轴斜位左室造影显示最佳,因最常见的多发性室间隔缺损是膜部缺损加肌部缺损,长轴斜位投照均能显示这两个部位的缺损,且上下分开,能在同一图像上显示两个缺损的直接征象。漏斗部缺损在长轴斜位左室造影中不能显示其直接征象。肺动脉先显影然后右心室才显影,是漏斗部缺损在长轴斜位左室造影中的典型表现。左室造影右前斜位30°~45°投照。X线与漏斗部室间隔摹本相切,是漏斗部缺损的最佳造影体位,可显示漏斗部缺损的直接征象。右前斜位左室造影片上,漏斗部缺损从主动脉瓣下方向肺动脉瓣下方喷射的造影剂束显示(图11)。根据进入右室时造影剂束上缘是否紧靠肺动脉瓣,判断是肺动脉瓣下型缺损还是漏斗部肌部缺损。右前斜位左室造影不仅能显示漏斗部缺损的直接征象,还能显示伴随的主动脉瓣脱垂及主动脉瓣脱垂的程度。右前斜位投照时主动脉右冠瓣位于前方而无冠瓣位于后方,于心室收缩期,随着造影剂从左室向右室喷射。主动脉右冠瓣向前向下移位,突入室间隔缺损内,并形成一乳头状的突起。较轻的主动脉瓣脱垂。于心室舒张期脱垂的瓣叶可基本复原。严重的主动脉瓣脱垂,在心室舒张期瓣叶仍有脱垂、变形,不能复原。
6.心血管造影 室间隔缺损的心血管造影常从长轴斜位左室造影开始。选择猪尾巴左心造影导管,导管头端位置位于左室心尖部,造影剂为欧米帕克350,一般用1.5ml/kg,小婴儿大分流量室间隔缺损造影剂用量可增至1.8~2.0ml/kg。长轴斜位位投照时,X线与前部室间隔相切,对最常见的室间隔缺损、膜部缺损及小梁区肌部缺损显示最好(图8,9,10)。长轴斜位左室造影也可显示位于流入道的肌部缺损。但肝锁位左室造影对流入道肌部缺损的直接征象显示更好,因室间隔呈弧形走向,前部室间隔在左斜60°~70°时与X线相切,而后部室间隔在左斜40°~45°时与X线相切,流入道肌部缺损位置偏后,故于肝锁位显示较好,流入道肌部缺损一般不会太小。左室向右房分流也以肝锁位左室造影显示最好,因肝锁位投照向头成角角度较大,右房投影向头端,与右室重叠较少,左室造影时可显示造影剂先进入右房,然后才进入右心室,该体位也可显示并存的膜部室隔瘤。多发性室间隔缺损也以长轴斜位左室造影显示最佳,因最常见的多发性室间隔缺损是膜部缺损加肌部缺损,长轴斜位投照均能显示这两个部位的缺损,且上下分开,能在同一图像上显示两个缺损的直接征象。漏斗部缺损在长轴斜位左室造影中不能显示其直接征象。肺动脉先显影然后右心室才显影,是漏斗部缺损在长轴斜位左室造影中的典型表现。左室造影右前斜位30°~45°投照。X线与漏斗部室间隔摹本相切,是漏斗部缺损的最佳造影体位,可显示漏斗部缺损的直接征象。右前斜位左室造影片上,漏斗部缺损从主动脉瓣下方向肺动脉瓣下方喷射的造影剂束显示(图11)。根据进入右室时造影剂束上缘是否紧靠肺动脉瓣,判断是肺动脉瓣下型缺损还是漏斗部肌部缺损。右前斜位左室造影不仅能显示漏斗部缺损的直接征象,还能显示伴随的主动脉瓣脱垂及主动脉瓣脱垂的程度。右前斜位投照时主动脉右冠瓣位于前方而无冠瓣位于后方,于心室收缩期,随着造影剂从左室向右室喷射。主动脉右冠瓣向前向下移位,突入室间隔缺损内,并形成一乳头状的突起。较轻的主动脉瓣脱垂。于心室舒张期脱垂的瓣叶可基本复原。严重的主动脉瓣脱垂,在心室舒张期瓣叶仍有脱垂、变形,不能复原。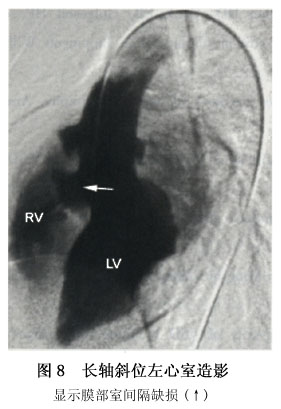
 室间隔缺损的心血管造影常于长轴斜位左室造影后加做升主动脉造
室间隔缺损的心血管造影常于长轴斜位左室造影后加做升主动脉造