概述
神经鞘瘤(neurilemmoma)是发生于神经轴突鞘细胞的良性肿瘤,多见于脑神经及周围神经根部、四肢及头颈部。鞘膜细胞又名雪旺细胞(Schwann’s cell),神经鞘瘤曾名雪旺细胞瘤(Schwannoma)。眶内含有丰富的神经组织,包括来自供应眼外肌的运动神经、交感神经、副交感神经和三叉神经的眼神经感觉分支,和为数不多的上颌神经分支,所以神经鞘瘤也多见。多数眼眶末梢神经肿瘤来源于感觉神经,患者常有疼痛的感觉,但肿瘤切除后眼外肌的运动和其他非感觉方面的神经功能正常。视神经属于中枢神经,不含有鞘膜细胞,视神经纤维内不发生神经鞘瘤,但视神经周围的脑膜,含有眼神经和交感神经成分,可以发生神经肿瘤...[详细]
病因
病因不明。
发病机制
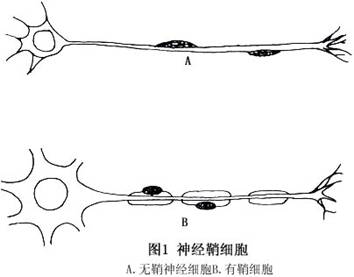
神经鞘瘤是神经鞘膜细胞增生形成的肿瘤。神经鞘膜细胞是由胚胎时期的神经嵴发展而来,被覆于脑神经(嗅神经和视神经例外)、周围神经和自主神经轴突之外(图1)。眶内含有丰富的神经组织,这些神经的轴突外边均被覆鞘膜细胞,因而均可发生神经鞘瘤。在临床和手术台上很难确定究竟发生于哪一条神经,但由于此肿瘤多位于眶上部,提示起自眶上神经和滑车上神经及其分支比较多见。视神经属于中枢神经,不含有神经鞘细胞,视神经纤维内不发生神经鞘瘤,但视神经鞘的脑膜含有交感神经成分,可能发生此肿瘤。Freedman等、Graham、McDonald和廖志强等分别报道眼内、巩膜前部、泪腺内和角膜的神经鞘瘤。...[详细]
临床表现
因肿瘤增长慢,初期缺乏明显症状和体征。眼球突出是常见的临床表现,肿瘤达到1cm直径后可引起此征。除发生于眶缘或眼球一侧的肿瘤之外,慢性进展性眼球突出是就诊的主要原因。眼球突出程度最低3mm,最高可达30mm以上,眼睑扩大变薄,包绕突出的眼球。多数病例属中度眼球突出(图2)。由于肿瘤多发生于肌肉圆锥及眼眶上部,表现为轴性眼球突出,或伴有眼球向下移位。发生于眶下神经支的肿瘤位于眼眶下部,驱使眼球向上移位。肿瘤原发于眶前部或晚期就诊者,眶缘可扪及肿物。表面光滑,中等硬度,实体性或囊性感,可以移动。起源于感觉神经者可有触痛。眼底镜检查常可发现视盘原发萎缩或视盘水肿。因眼球被压迫,出现脉络膜-视网膜皱褶...[详细]
并发症
据Schatx称有神经纤维瘤患者有1.5%~18%也有神经鞘瘤。
实验室检查
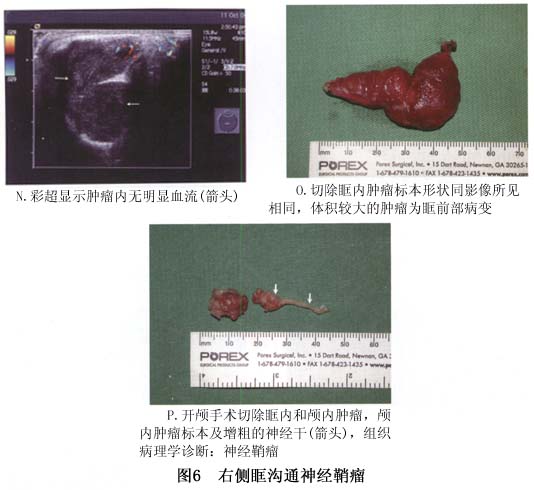
病理学检查:神经鞘瘤巨检呈圆形、椭圆形或锥形,灰白色,外被一层完整而纤薄的包膜,表面光滑(图3),手术时易被组织钳撕破。肿瘤一端或一侧有时可见增粗迂曲的神经干。包膜内为灰白色细嫩实质,较为脆软,间有黄色软化灶,可用刮匙割除。偶见肿瘤囊样变,仅见肿瘤包膜内薄层瘤组织,其内为浆液物。如肿瘤内含纤维较多者,瘤质较硬,包囊也较厚。位于眶深部的总是与视神经、肌腱或眶壁粘连。和原发神经的关系,一般早期突破神经干膜,依附于原发神经增长,在细小神经可沿纤维向远端蔓延,增粗,直至形成瘤状物。 镜下观察,根据瘤细胞的排列可分为Antoni A和Antoni B两型。前者瘤细胞呈梭形,胞膜不清楚,胞质嗜伊...[详细]
其他辅助检查
1.超声波探查 A 超显示肿瘤呈规则中、低内反射;如病变内有液化,显示为多个高反射间多个低反射波峰。B超显示肿瘤主要位于肌锥内,病变呈圆形或椭圆形,边界清楚,内回声较少,部分肿瘤内可有圆形或不规则形液性暗区(液化腔),声衰减较少,轻度可压缩性(图5,6)。CDI显示病变内常有丰富的血流信号。 2.CT扫描 典型的神经鞘瘤在CT扫描上肿瘤多发生于眶上部和内侧,并且肿瘤常呈与眼眶长轴一致的梭形肿瘤,边界清楚光滑,可呈腊肠状、类圆形、分叶形或多发肿瘤,有时可见肿瘤后端有增粗的神经。 部分肿瘤合并液化腔,在CT上密度较低。少见者肿瘤内可有钙化。晚期肿瘤可经眶...[详细]
诊断
本病多发于中年患者,渐进性眼球突出;超声显示低回声尤其是液化腔存在时;CT和MRI显示肿瘤呈长椭圆形,合并肿瘤内囊变,位于眶上部,肿瘤蔓延至颅内时呈哑铃形都应怀疑神经鞘瘤。
治疗
神经鞘瘤进展虽然缓慢,但持续性增大,最终必将破坏视力。早期发现后仍应早期治疗。此肿瘤对化学治疗和放射治疗均有抵抗,有效的疗法是手术切除。手术进路根据肿瘤位置加以选择。位于眶前部,可以扪及的,采用前路开眶。由于肿瘤起自眶上神经和滑车上神经较多,眶上缘皮肤切口机会也多。操作时要特别注意保护眶上神经、滑车、上斜肌和提上睑肌。位于眼球以后的肿瘤,采用外侧开眶,或外侧内侧结合进路。由于肿瘤囊壁较薄,在眶尖部与神经、肌腱、眶壁多有粘连,甚至可用手指进行钝性分离,均可造成囊膜破裂,瘤实质压挤至眶内,污染周围结构,引起复发。所以对此种肿瘤的手术进路力求宽广,使囊壁完整的取出。如肿瘤位置深、粘连多,眶尖部盲目分...[详细]
预后
神经鞘瘤的预后较好,Rootman报告7例,全切或次全切除,均未见复发,但也存在术后复发病例。
预防
目前没有相关内容描述。

 眶内神经鞘瘤压迫眶壁,骨质吸收。向鼻窦或颅内蔓延,可引起鼻塞、头痛等有关症状。 神经鞘瘤和神经纤维瘤均属末梢神经肿瘤,有时两种肿瘤可发生在同一个体。
眶内神经鞘瘤压迫眶壁,骨质吸收。向鼻窦或颅内蔓延,可引起鼻塞、头痛等有关症状。 神经鞘瘤和神经纤维瘤均属末梢神经肿瘤,有时两种肿瘤可发生在同一个体。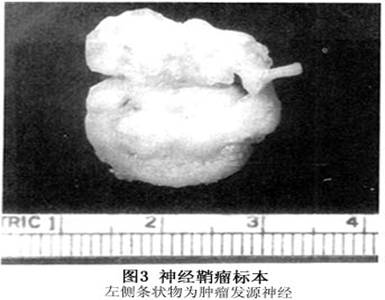
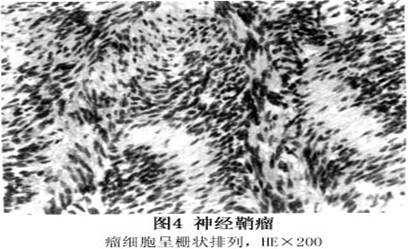 特殊染色和免疫组织化学技术,有助于神经鞘瘤与神经纤维瘤和其他神经源肿瘤的鉴别诊断。网状纤维染色可见散在的纤维平行于瘤细胞长轴。在Antoni B型黏液样基质中Alcian呈阴性,而神经纤维瘤则是特征性阳性,S-100蛋白和Bodian轴突染色通常呈阳性。电子显微镜检查,施万细胞有长的细胞突,细胞浆内有微小网状纤维。
特殊染色和免疫组织化学技术,有助于神经鞘瘤与神经纤维瘤和其他神经源肿瘤的鉴别诊断。网状纤维染色可见散在的纤维平行于瘤细胞长轴。在Antoni B型黏液样基质中Alcian呈阴性,而神经纤维瘤则是特征性阳性,S-100蛋白和Bodian轴突染色通常呈阳性。电子显微镜检查,施万细胞有长的细胞突,细胞浆内有微小网状纤维。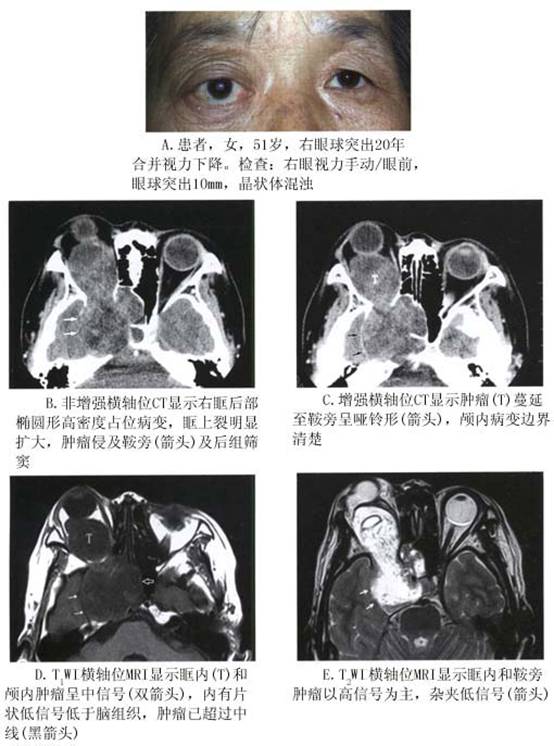
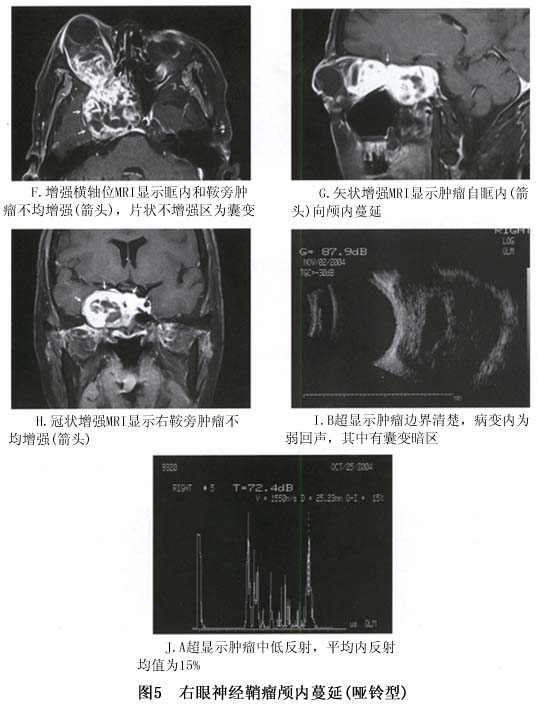
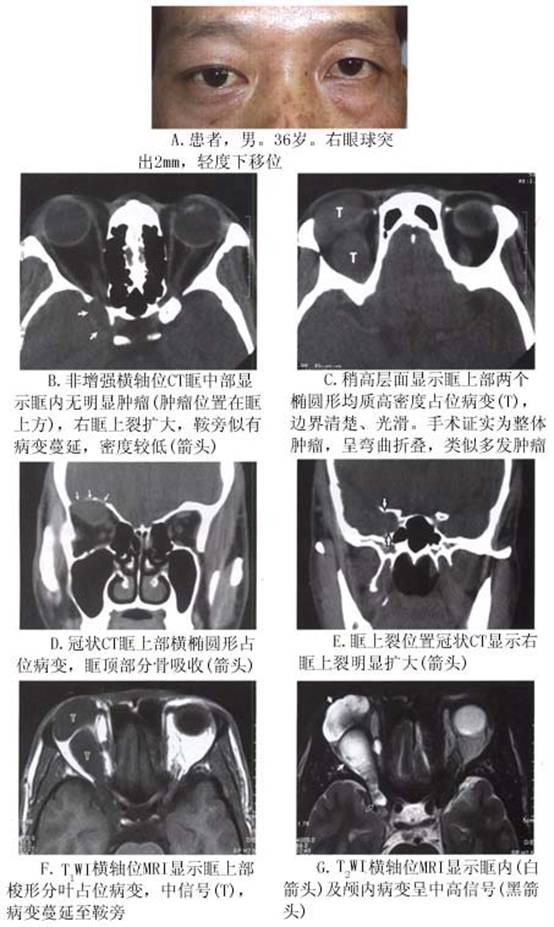
 2.CT扫描 典型的神经鞘瘤在CT扫描上肿瘤多发生于眶上部和内侧,并且肿瘤常呈与眼眶长轴一致的梭形肿瘤,边界清楚光滑,可呈腊肠状、类圆形、分叶形或多发肿瘤,有时可见肿瘤后端有增粗的神经。 部分肿瘤合并液化腔,在CT上密度较低。少见者肿瘤内可有钙化。晚期肿瘤可经眶上裂向颅内蔓延,CT显示眶上裂扩大,增强后显示颅内肿瘤蔓延。肿瘤在增强CT上密度中等(图5,6)。 肿瘤易于经眶上裂向颅内蔓延是眼眶神经鞘瘤的特征,应引起临床注意。 3.MRI 和眼眶其他肿瘤相比,MRI对神经鞘瘤的判断具有特征性。MRI上神经鞘瘤呈边界清楚,椭圆形或长椭圆形肿块,病变的长轴通常与眼眶的前后方向一致。此种椭圆形或梭形的肿瘤形状常怀疑是末梢神经肿瘤。更常见的是肿瘤在锥外,尤其是眶上部。眶顶骨缺失时,肿瘤与脑之间失去信号提示眶顶变薄或破坏。根据肿瘤组织学特性,肿瘤显示同质或异质信号。在T1WI图像上肿瘤与眼外肌相比呈中信号,与眶脂肪比较呈低信号。T2WI图像上肿瘤显示不同的高中低信号。肿瘤的黏液成分即B型神经鞘瘤成分在T2WI图像上比A型显示的信号更强(图7)。肿瘤的细胞成分越多,T2WI上信号相对较低;黏液成分越多,T2WI信号越高,增强越明显。临床许多神经鞘瘤可能因肿瘤内成分复杂,MRI的信号尤其是T2WI上多呈异质混杂信号,即有低信号、中信号和高信号。
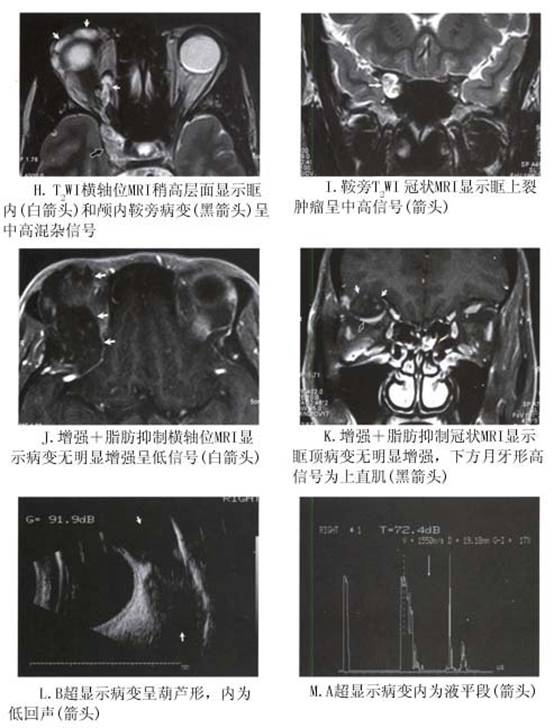
2.CT扫描 典型的神经鞘瘤在CT扫描上肿瘤多发生于眶上部和内侧,并且肿瘤常呈与眼眶长轴一致的梭形肿瘤,边界清楚光滑,可呈腊肠状、类圆形、分叶形或多发肿瘤,有时可见肿瘤后端有增粗的神经。 部分肿瘤合并液化腔,在CT上密度较低。少见者肿瘤内可有钙化。晚期肿瘤可经眶上裂向颅内蔓延,CT显示眶上裂扩大,增强后显示颅内肿瘤蔓延。肿瘤在增强CT上密度中等(图5,6)。 肿瘤易于经眶上裂向颅内蔓延是眼眶神经鞘瘤的特征,应引起临床注意。 3.MRI 和眼眶其他肿瘤相比,MRI对神经鞘瘤的判断具有特征性。MRI上神经鞘瘤呈边界清楚,椭圆形或长椭圆形肿块,病变的长轴通常与眼眶的前后方向一致。此种椭圆形或梭形的肿瘤形状常怀疑是末梢神经肿瘤。更常见的是肿瘤在锥外,尤其是眶上部。眶顶骨缺失时,肿瘤与脑之间失去信号提示眶顶变薄或破坏。根据肿瘤组织学特性,肿瘤显示同质或异质信号。在T1WI图像上肿瘤与眼外肌相比呈中信号,与眶脂肪比较呈低信号。T2WI图像上肿瘤显示不同的高中低信号。肿瘤的黏液成分即B型神经鞘瘤成分在T2WI图像上比A型显示的信号更强(图7)。肿瘤的细胞成分越多,T2WI上信号相对较低;黏液成分越多,T2WI信号越高,增强越明显。临床许多神经鞘瘤可能因肿瘤内成分复杂,MRI的信号尤其是T2WI上多呈异质混杂信号,即有低信号、中信号和高信号。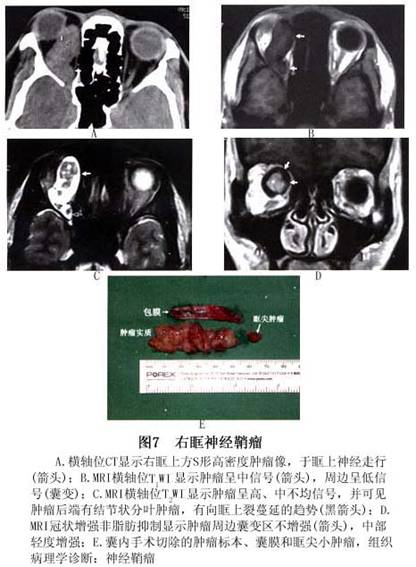 增强后根据肿瘤的组织学特征不同而增强程度不同,黏液部分比肿瘤细胞部分增强明显,这对手术切除有帮助。如果肿瘤的黏液成分太多类似水的信号时,可能肿瘤无明显增强,这是在其他肿瘤尚未见到的MRI信号(图6)。 肿瘤的囊变是MRI诊断神经鞘瘤的特征之一。囊变部分在T1WI上像水一样呈低信号,T2WI上显示高信号,增强后无增强现象(图8)。但并非如此,如果肿瘤内黏液中水的含量较多时,肿瘤的信号与此相同,实际是实体肿瘤(图6)。
增强后根据肿瘤的组织学特征不同而增强程度不同,黏液部分比肿瘤细胞部分增强明显,这对手术切除有帮助。如果肿瘤的黏液成分太多类似水的信号时,可能肿瘤无明显增强,这是在其他肿瘤尚未见到的MRI信号(图6)。 肿瘤的囊变是MRI诊断神经鞘瘤的特征之一。囊变部分在T1WI上像水一样呈低信号,T2WI上显示高信号,增强后无增强现象(图8)。但并非如此,如果肿瘤内黏液中水的含量较多时,肿瘤的信号与此相同,实际是实体肿瘤(图6)。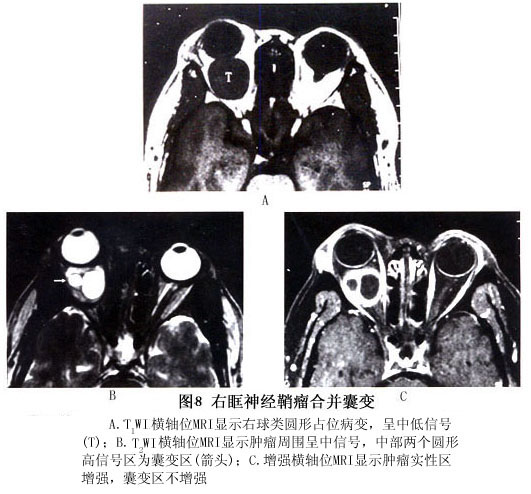 眼眶神经鞘瘤的另一特征是肿瘤非常容易经眶上裂向颅内蔓延,而呈哑铃形或花生形(图6,9)。所以任何怀疑神经鞘瘤尤其是肿瘤已蔓延至眶尖时、眶上裂扩大或复发性肿瘤应仔细做MRI检查,以除外颅内蔓延。
眼眶神经鞘瘤的另一特征是肿瘤非常容易经眶上裂向颅内蔓延,而呈哑铃形或花生形(图6,9)。所以任何怀疑神经鞘瘤尤其是肿瘤已蔓延至眶尖时、眶上裂扩大或复发性肿瘤应仔细做MRI检查,以除外颅内蔓延。